Um cisto odontogênico periapical (radicular) verdadeiro se forma quando fatores inflamatórios ou de desenvolvimento estimulam a proliferação de células epiteliais ao redor de um dente. A medida que ocorre o crescimento das células epiteliais, as células centrais são privadas dos nutrientes fornecidos pelo tecido conjuntivo adjacente e tornam-se necróticas, formando uma cavidade patológica revestida de epitélio (Dunfee, 2006).
Originam-se no interior de um granuloma periapical ou por indução dos restos epiteliais de Malassez, quando da apoptose da bainha de Hertwig, mas também pode estar relacionada ao epitélio crevicular, ao revestimento sinusal ou ao revestimento epitelial dos trajetos fistulosos (MARTINS-FILHO et al., 2009).
Os cistos periapicais verdadeiros formam uma estrutura completa revestida de epitélio e parecida com uma bolsa adjacente mas não separada do ápice dentário. A maioria dos cistos periapicais se desenvolvem de maneira lenta e não atingem um tamanho grande. Quando um tecido inflamatório não é curetado no momento da exodontia pode originar um cisto inflamatório chamado de cisto periapical residual (Neville, 2016).
O cisto periapical(radicular) tem sido classificado como inflamatório, porque na maioria dos casos é por consequência de necrose pulpar e infecção associada a uma resposta inflamatória periapical. Os cistos inflamatórios podem ocorrer no tecido periapical região de qualquer dente, em qualquer idade, mas raramente associado à dentição decídua. Os dentes associados a essa patologia são sempre não vitais e pode haver a reabsorção do ápice da raiz (Brave, 2011). Como diagnóstico diferencial, há os cistos periodontais, que possuem etiologia completamente diferente do cisto inflamatório, nos cistos periodontais apresentam histórico da doença periodontal, terapias periodontais prévias, sinais clínicos de infecção purulenta nas bolsas periodontais e possui vitalidade pulpar, ausência de cárie ou restauração.
Em relação as opções de tratamento para o cisto periapical inflamatório, dependem do caso e podem ser cirúrgicas (exodontia e curetagem apical), conservadores (tratamento endodôntico), descompressão e posterior enucleação total.
A desinfecção dos canais e vedamento do forame apical no tratamento endodôntico dos dentes envolvidos na lesão é o primeiro passo para a cura de lesões extensas e posteriormente devem ser avaliados a necessidade de se realizar uma descompressão (marsupialização) e posterior enucleação total ou enucleação direta, que depende de alguns fatores como a localização, tamanho e extensão da lesão. Conforme alguns estudos a enucleação posterior a descompressão permite maior preservação das estruturas ósseas, devido a diminuição do tamanho da lesão.
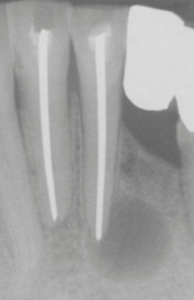
Cisto Periapical (radicular). Radiolucência bem circunscrita. (fonte: Neville, 2016)
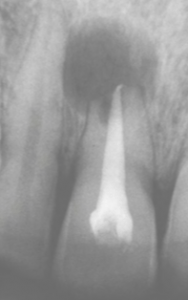
Cisto Periapical (radicular). Radiolucência bem circunscrita e extensa reabsorção radicular (fonte: Neville, 2016)
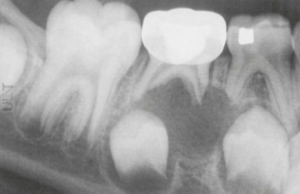
Cisto Periapical (radicular). Radiolucência envolvendo a bifurcação e os ápices do segundo molar decíduo (fonte: Neville, 2016)
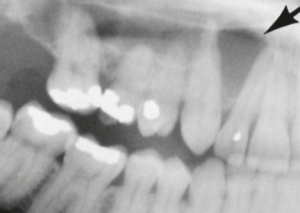
Cisto Radicular Lateral. Radiolucência em forma de pêra invertida (fonte: Neville, 2016).
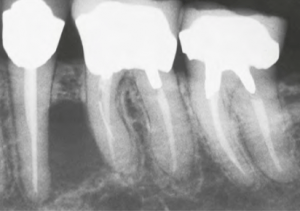
Cisto Radicular Lateral (fonte: Neville, 2016).
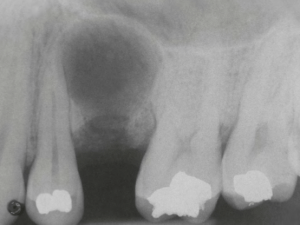
Cisto Periapical Residual (fonte: Neville, 2016).
Referências
Brave D., Madhusudan AS, Gayathri RVR. Radicular cyst of anterior Maxilla. International Journal Of Dental Clinics, 3(2):16-17, 2011.
Dunfee BL, Sakai O, Pistey R, Gohel A. Radologic and pathologic characteristics of benign and malignant lesions of the mandible. Radiographics. 2006 Nov-Dec; 26(6): 1751-68.
Neville W. Brad, Damm D. Douglas; PATOLOGIA ORAL E MAXILOFACIAL 4º EDIÇÃO, 2016
MARTINS-FILHO PRS, BRASILEIRO BF, PIVA MR, SILVA LCF, REINHEIMER DM, MARZOLA C. Cisto radicular na maxila relato de caso clínico cirúrgico. Rev ATO, 4(10): 881-889, 2009

